lunes, 25 de mayo de 2015
Actividades en salud pública
El actual gobierno incluyó la reducción de la mortalidad materna como
prioridad en salud pública, el Plan estratégico nacional de salud pública
2002-2006, plantea como meta reducir en 50% la tasa nacional de mortalidad
materna evitable y, para esto, propone las siguientes líneas de acción:
- Aumentar la gestión integral de la salud sexual y reproductiva (SSR)
durante la gestación, el parto, el puerperio y el período neonatal en el nivel
nacional y territorial en el marco del Sistema general de seguridad social en
salud (SGSSS).
• Planes de atención materna y perinatal implementados y operando en
100% de las entidades territoriales, EPS e IPS.
• Mejorar la cobertura y la calidad de las acciones de vigilancia, prevención
y atención de la mortalidad materna y
perinatal.
En el año 2003 el Ministerio de la Protección
Social dio a conocer la Política nacional
de salud sexual y reproductiva. Las
estrategias que propone para reducir el problema
de la mortalidad materna son la coordinación
intersectorial e interinstitucional, el
fortalecimiento de la gestión institucional y de la participación social, la potenciación de las redes sociales de apoyo
y el desarrollo de la investigación.
Esta guía de atención al igual que las normas y algunas guías contenidas
en la resolución 412, cuenta con un sistema de monitoreo y control llamado
Sistema de fortalecimiento de la gestión de las administradoras que tienen
indicadores de cumplimiento de las acciones planteadas; adicionalmente se
monitorean los casos de muertes maternas como un indicador centinela de
la calidad.
Consultas de seguimiento y control
Es el conjunto de actividades realizadas por el médico o el profesional
de enfermería en el control prenatal a la gestante sin factores de riesgo, que
permite el seguimiento al normal desarrollo de la gestación [A, Nivel de
evidencia1a]. Se debe garantizar la prestación de este servicio por un
grupo calificado de profesionales. La duración de estas consultas deberá ser
mínimo de 20 minutos.
La periodicidad de las consultas de seguimiento y control debe ser mensual
hasta la semana 36, y luego cada 15 días hasta la semana 40 [D,4] (36).
Los controles prenatales durante el último mes de gestación (semanas
36, 38 y 40) deben ser realizados por un médico. Asimismo, el profesional
de enfermería deberá remitir a valoración médica inmediata a la gestante en
la cual identifique factores de riesgo biosicosocial, enfermedades asociadas y
propias de la gestación, durante la anamnesis, el examen físico o la revisión
de los paraclínicos para su adecuado y oportuno manejo.
Las consultas de seguimiento y control prenatal deben incluir:
• Anamnesis: debe estar orientada a la identificación e intervención de
los riesgos biosicosociales, enfermedades asociadas y propias de la
gestación
– Identificar la aparición de nuevos síntomas, signos y otros eventos
asociados con la gestación, tales como: hipertensión arterial, cefalea,
trastornos visuales o auditivos, epigastralgia, edemas, disminución
marcada o ausencia de movimientos fetales, actividad uterina, sangrado genital, amniorrea o leucorrea, sintomatología urinaria, intolerancia
a la vía oral y patrón de sueño alterado.
– Indagar sobre el cumplimiento de las recomendaciones, realización y
reclamación de los exámenes paraclínicos solicitados, y aplicación de
los tratamientos prescritos
– Cambios en el patrón de los movimientos fetales.
• Examen físico: debe ser completo por sistemas, de manera céfalo caudal.
Debe hacerse especial énfasis en la evaluación de:
– La tensión arterial A,1a] (37). Debe realizarse la Prueba de Gant o
Roll over test entre las semanas 28 a 32, a todas las gestantes con
factores de riesgo biosicosocial presentes (Guía de complicaciones
hipertensivas asociadas con el embarazo)
– Las curvas de ganancia de peso [C, 3] (38) y crecimiento uterino
[buena práctica, Nivel de evidencia 4] (39)
– El registro de la frecuencia cardíaca fetal [D, 3] (40)
– La valoración de la situación y presentación fetal a partir de la 36
semana, por ser en este momento una estimación más segura y confortable
para la gestante (sensibilidad 28%; especificidad 94%). La
identificación de una situación o presentación anormal deberá confirmarse
mediante una ecografía obstétrica [C. 3,4] (41)
• Solicitud de exámenes paraclínicos (previa autorización de la gestante
para aquellos que así lo requieran), luego de informársele la naturaleza
de los mismos [C]:
Tabla 3
Exámenes obligatorios del control prenatal consultas de seguimiento
a. Urocultivo: es la prueba de elección para el diagnóstico de la bacteriuria
asintomática (> 100.000 UFC/ml). Si el control postratamiento nuevamente
es positivo, la gestante se deberá remitir para estudio.
Si es necesario, en el segundo o tercer trimestre deberá volver a solicitar
si la madre presenta signos o síntomas sugestivos de infección urinaria.
b. Prueba de glicemia a la hora con una carga de 50 gr de glucosa, previo
ayuno de dos horas (sensibilidad 59 a 79%%; especificidad 91%) [B,
2a] (47). Valores entre 140 y 199 mg/dl requieren de la realización de
la prueba de tolerancia oral a la glucosa para descartar el diagnóstico de
diabetes mellitus gestacional; valores mayores o iguales a 200 mg/dl
confirman el diagnóstico y no requieren de pruebas adicionales.
c. Ecografía obstétrica: a pesar de que la evidencia no es fuerte en demostrar
que el tomar este examen impacte positiva o negativamente sobre el desenlace
perinatal, sí existe evidencia de su utilidad para confirmar edad
gestacional, número de fetos, localización de la placenta, liquido amnió-
tico y descartar anomalías anatómicas mayores, antes de las 24 semanas
de gestación [A, 1a,1b] (48).
En caso de placenta de implantación baja, en gestantes asintomáticas
deberá repetirse el examen a la semana 36 para confirmar el diagnóstico.
En caso de no ser conclusivo el resultado, se deberá solicitar una ecografía
transvaginal para confirmar el diagnóstico [C] (49).
d. Frotis de flujo vaginal: el tratamiento de elección de la vaginosis bacteriana
es el metronidazol 250 mg, tres veces al día por siete días. Se debe repetir
el examen al mes para confirmar curación y, en caso de recurrencia, se
deberá repetir el tratamiento.
Además, si es necesario de acuerdo con el perfil de riesgo de la mujer,
deberán solicitarse en el tercer trimestre las Prueba de ELISA HIV Y HBS
Ag (51).
• Administración de toxoide tetánico y diftérico (Numeral 8.2.3)
• Administración de micronutrientes (Numeral 8.2.4)
• Situaciones especiales (Numeral 8.2.5)
• Educación individual a la madre, compañero y familia [C]
– Fomentar la integración a la consulta del padre o familia, no solo el
acompañamiento a la consulta, sino durante el momento del parto y
del puerperio)
– Incrementar los factores protectores para la salud de la gestante, tales
como medidas higiénicas, guía nutricional, fomento de la actividad
física, sexualidad, prevención de infecciones vaginales (52), sueño,
vestuario, apoyo afectivo, control prenatal, vacunación y atención institucional
del parto.
– Informar y educar sobre la importancia de la atención del parto
institucional, condiciones particulares y signos de alarma por los
que debe consultar oportunamente, tales como hipertensión arterial,
cefalea, trastornos visuales y auditivos, epigastralgia, edemas, disminución
marcada o ausencia de movimientos fetales, actividad uterina,
sangrado genital, amniorrea o leucorrea, o sintomatología urinaria
– Remitir a curso de preparación para el parto.
– Educar y preparar para la lactancia materna exclusiva hasta los seis
meses y con alimentación complementaria hasta los dos años [B] (53)
– Informar, educar y brindar consejería en planificación familiar. Solicitar
firma del consentimiento informado de la gestante en caso de elegir un
método permanente para después del parto (Guía para la atención en planificación
familiar a hombres y mujeres)
– Diligenciar y entregar el carné con los resultados transcritos de los
exámenes paraclínicos y dar indicaciones sobre el siguiente control
según condiciones y criterio médico
– Brindar un espacio para resolver inquietudes e interrogantes de la
gestante
– Informar acerca de los sitios para su atención durante las 24 horas
del día o de solicitud de información en situaciones de urgencia.
Se debe entregar material impreso con información básica a la gestante
y su familia sobre los conceptos arriba señalados.
– Valoración del riesgo materno:
* En cada consulta de seguimiento y control, de acuerdo con la
información obtenida de la anamnesis, el examen físico y los exámenes paraclínicos, se deberá reclasificar a la gestante de acuerdo
con los factores de riesgo biosicosociales, enfermedades asociadas y propias de la gestación, y se establecerá el manejo más adecuado
de acuerdo con lo recomendado en el Numeral 8.2.9
*En caso de encontrar riesgos que impliquen manejo en otro nivel
de complejidad, en la nota de remisión se deben consignar todos
los datos de la historia clínica, los resultados de los exámenes paraclínicos
y la causa de la remisión. Es deber de los prestadores de salud
garantizar la atención adecuada y oportuna a estas gestantes
* Se les debe recomendar a las gestantes de bajo riesgo que no hayan
tenido su parto al cumplir la semana 41, asistir en esa fecha directamente
a la institución de salud previamente definida para su atención
del parto, para su remisión inmediata a un especialista en obstetricia
para valoración y terminación del embarazo
Valoración del perfil de riesgo materno
De acuerdo con la información obtenida de la anamnesis, el examen
físico y los exámenes paraclínicos se identificarán los factores de riesgo biosicosociales,
las enfermedades asociadas y propias de la gestación que contribuyan
a un resultado adverso materno o perinatal, lo que permitirá
establecer el perfil de riesgo de la gestante y clasificarla para su oportuno y
adecuado manejo en:
• Gestantes sin factores de riesgo: son aquellas que no presentan factores de
riesgo biopsicosociales, enfermedades asociadas y propias de la gestación
que aumentan su riesgo de morbimortalidad materna y perinatal con respecto a la población general. Su cuidado prenatal deberá ser planeado
de acuerdo con la presente guía
• Gestantes con factores de riesgo: son aquellas gestantes que de acuerdo con la
evaluación que se realice de sus factores de riesgo biopsicosociales, enfermedades
asociadas y propias de la gestación tiene mayor riesgo de morbimortalidad
materna y perinatal con respecto a la población general.
Estas gestantes deberán ser remitidas al especialista en obstetricia para
valoración, quien les definirá un plan de atención integral de acuerdo
con su condición de salud. Es deber de los prestadores de salud garantizarle
a estas gestantes una atención adecuada, oportuna e integral.
Diligenciamiento y entrega del carné materno y educación sobre la importancia de su uso
El carné materno es de obligatorio diligenciamiento por parte del
profesional de la salud y en él se deben registrar los hallazgos clínicos, la
fecha probable del parto, los resultados de los exámenes paraclínicos, las
curvas de peso materno y la altura uterina, y las fechas de las citas de
control.
Asimismo, se deben transcribir los resultados de los paraclínicos
en el carné de la gestante.
Se debe educar a la gestante acerca de la importancia del carné de control
prenatal y su diligenciamiento por parte del profesional de la salud, y la
necesidad de llevarlo consigo en todo momento para facilitar su atención en
caso de urgencia en otra institución de salud.
Remisión a consulta odontológica general
La infección periodontal ha sido asociada con un incremento en el riesgo
de parto pretérmino, y preeclampsia-eclampsia, por lo que debe realizarse
una consulta odontológica en la fase temprana del embarazo con el fin de
valorar el estado del aparato estomatognático, controlar los factores de riesgo
para la enfermedad periodontal y caries, así como para fortalecer prácticas
de higiene oral adecuadas. Esta remisión debe hacerse de rutina,
independiente de los hallazgos del examen médico o tratamientos odontológicos
en curso, y estar incluida en el carné prenatal. Cualquier inquietud
remitirse a la Guía para la protección específica de la caries y la enfermedad
gingival.
Educación individual a la madre, compañero y familia
Los siguientes aspectos son relevantes como complemento de las anteriores
actividades:
• Fomentar la integración a la consulta del padre o familia (no solo el
acompañamiento a la consulta, sino durante el momento del parto y
del puerperio)
• Incrementar los factores protectores para
la salud de la gestante, tales como medidas
higiénicas, guía nutricional, fomento de la
actividad física, sexualidad, prevención de
infecciones vaginales (31) sueño, vestuario,
apoyo afectivo, control prenatal, vacunación
y la atención institucional del parto
• Fortalecer los vínculos afectivos, la autoestima
y el autocuidado como factores
protectores
• Prevenir la automedicación y el consumo de tabaco, alcohol y sustancias
sicoactivas durante la gestación. La gestante fumadora debe ser informada
sobre los riesgos del cigarrillo en el embarazo (parto pretérmino, bajo
peso al nacer) y la importancia de suspender su consumo (32) [A,1a] o
disminuir al mínimo su empleo [B, 2b] (33). De igual forma, el consumo
del alcohol y otras sustancias sicoactivas [C,4].
• Orientar sobre los signos de alarma por los que debe consultar oportunamente,
tales como: hipertensión arterial, cefalea, trastornos visuales y
auditivos, epigastralgia, edemas, disminución marcada o ausencia de movimientos
fetales, actividad uterina, sangrado genital, amniorrea o leucorrea,
o sintomatología urinaria.
• Brindar un espacio para resolver inquietudes e interrogantes de la
gestante.
• Recomendar sitios para su atención durante las 24 horas del día o de
solicitud de información en situaciones de urgencia.
Se debe entregar material impreso con información básica a la gestante y
su familia sobre los conceptos arriba señalados.
Situaciones especiales
• En regiones endémicas de malaria, se debe suminitrar a la mujer gestante
[A, Nivel de evidencia 1a, 3] (28) tratamiento presuntivo intermitente,
con piremetamina 75 mg - sulfadoxina 1500 mg (3 tab.), dosis única, en
el segundo (18 a 24 semanas) y tercer trimestre (28 a 34 semanas). No
se recomienda su uso en el primer trimestre.
La gestante con sospecha de malaria debe tener prioridad para su estudio
y tratamiento, de acuerdo con la Guía de atención de la malaria
• En regiones endémicas de uncinariasis (necator americanus, ancylostoma
duodenale) con una prevalencia del 20 a 30%, se debe suministrar
antihelmíntico en el segundo trimestre (18 a 24 semanas); y en áreas con
una prevalencia > 50%, repetirlo en el tercer trimestre (28 a 34 semanas).
El tratamiento de elección es el pamoato de pirantel 10 mg/kg/
día (Max. 1 g), por tres días [D, 4] (29).
• En regiones endémicas de fiebre amarilla, las mujeres no inmunizadas en
zonas de alto riesgo deberían ser inmunizadas después de la 26 semana
de gestación, previa información. No se recomienda su uso en el primer
trimestre [D,4] (30).
• Las mujeres gestantes sintomáticas respiratorias deben tener prioridad
para su estudio y tratamiento, de acuerdo con la Guía de atención de la
tuberculosis pulmonar y extrapulmonar
• Las mujeres gestantes seropositivas para HIV o hepatitis B, víctimas de
maltrato o adolescentes por ser un grupo de alto riesgo deben tener
prioridad para su estudio y manejo integral, de acuerdo con las normas
y guías respectivas.
Formulación de micronutrientes

• Ácido fólico: para la prevención de los defectos del tubo neural se recomienda
administrar durante la etapa preconcepcional, por lo menos en
las cuatro semanas previas a la gestación, y en las primeras doce semanas:
4 mg diarios, en mujeres con antecedente de hijo con defecto del tubo
neural o en tratamiento con medicamentos que aumenten su incidencia; y 0,4 mg diarios, en gestantes sin estos antecedentes (Riesgo relativo:
0,28; intervalo de confianza del 95%: 0,13 a 0,58)
• Calcio: debe suministrarse calcio durante la gestación hasta completar
una ingesta materna mínima de 1200-1500 mg diarios [C, 4]
• Sulfato ferroso: deberá suministrarse cuando este indicado como parte de
su tratamiento en mujeres gestantes con diagnóstico de anemia.
Administración de toxoide tetánico
La inmunización antitetánica es el método más eficaz para prevenir el
tétanos neonatal. Se deberán colocar a la gestante dos dosis con un intervalo
de un mes entre ellas, en los primeros siete meses de embarazo. Si ya ha sido
vacunada dentro de los últimos cinco años, se le administrará una sola dosis
de refuerzo [A] (24). Además, se debe educar a la gestante para que complete
su esquema de vacunación en el postparto.
Solicitud de exámenes paraclínicos
(Previa autorización de la mujer gestante, para los exámenes que
requieren consejería) luego de informársele la naturaleza de los mismos
[C,4] (17):
Tabla 2
Exámenes obligatorios del control prenatal
Hemoclasificación: a las mujeres Rh negativas se les debe solicitar adicionalmente,
la Prueba de Coombs indirecto. Si el resultado es negativo, se
repetirá la prueba a la semana 28, excepto cuando el padre es Rh negativo.
En este momento, si la gestante no está sensibilizada deberá administrarse 300 mg de inmunoglobulina anti-D. En el momento del parto, se deberá
repetir lo anterior.
De igual modo, deberán solicitarse los exámenes paraclínicos indicados
en la primera visita prenatal, en las siguientes circunstancias:
1. Prueba de glicemia a la hora con una carga de 50 g de glucosa, previo
ayuno de dos horas, en las gestantes con alto riesgo de diabetes gestacional
(Numeral 8.3) (23).
2. La ecografía obstétrica será solicitada en la primera visita prenatal para
confirmar la edad gestacional, solo si la fecha de la última regla no es
confiable o si se presenta alguna complicación en el primer trimestre del
embarazo que lo requiera (Guía de atención de las complicaciones hemorrágicas
asociadas con el embarazo).
3. Citología cervical: se deberá tomar si la gestante no tiene una reciente, de
acuerdo con la Guía de detección temprana del cáncer del cuello uterino.
– Los exámenes paraclínicos deberán ser complementados con aquellos
que sean necesarios de acuerdo con los factores de riesgo biopsicosociales,
enfermedades asociadas propias de la gestación a lo largo
de su embarazo y a los requeridos, según criterio médico
– A la mujer gestante que asiste por primera vez al control prenatal en
el segundo o tercer trimestre deberán solicitársele, adicionalmente,
los exámenes previos establecidos para su edad gestacional
– Es obligación de los prestadores de salud velar por la calidad de sus
exámenes de acuerdo con las normas nacionales vigentes, para garantizar
la certeza de sus resultados.
miércoles, 20 de mayo de 2015
Elaboración de la historia clínica e identificación del perfil de riesgo
La historia clínica prenatal base debe ser un documento estructurado
con una lista de chequeo que facilite la identificación de los factores de
riesgo biosicosociales, enfermedades asociadas propias de la gestación y la
utilización de esta información por parte del equipo de salud.
Elementos básicos de la historia clínica prenatal:
• Identificación de la gestante: nombre, documento de identidad, edad, raza,
nivel socioeconómico, nivel educativo, estado civil, ocupación, régimen
de afiliación, procedencia (urbano, rural), dirección y teléfono.
• Anamnesis:
– Antecedentes personales: patológicos, quirúrgicos, nutricionales, traumáticos, tóxicoalérgicos. Enfermedades, complicaciones y tratamientos
recibidos durante la gestación actual
– Hábitos: nutricionales, actividad física, sexualidad, patrón de sueño,
tabaquismo, alcoholismo, consumo de sustancias psicoactivas, abuso
de fármacos en general, exposición a tóxicos e irradiación y otros.
– Valoración de condiciones psicosociales: tensión emocional, humor, signos
y síntomas neurovegetativos, soporte familiar y de la pareja, violencia
doméstica, embarazo deseado o programado. Se recomienda
para el análisis de estas variables utilizar el modelo biosicosocial
de Herrera J (10)
– Antecedentes obstétricos: total de embarazos y evolución de los mismos,
complicaciones obstétricas y perinatales previas, fecha de la finalización
del último embarazo e intervalos intergenésicos
– Antecedentes laborales.
– Antecedentes ginecológicos: edad de la menarquia,
patrón de ciclos menstruales, fecha
de las dos últimas menstruaciones,
edad de inicio de las relaciones sexuales,
número de compañeros sexuales, métodos
anticonceptivos utilizados y hasta
cuándo, antecedente o presencia de flujos
vaginales, enfermedades de transmisión
sexual, VIH/SIDA, cirugía ginecológica e historia y tratamientos de infertilidad.
– Antecedentes familiares: trastornos mentales, epilepsia, hipertensión arterial
crónica, preeclampsia, eclampsia, cardiopatías, diabetes, metabólicas,
autoinmunes, infecciosas (tuberculosis, HIV, ETS) congénitas,
neoplasias, gestaciones múltiples y otras
– Gestación actual: edad gestacional probable (fecha de la última regla, altura
uterina o ecografía obstétrica), identificar la aparición de síntomas, signos
y otros eventos adversos asociados con la gestación, tales como: hipertensión
arterial, cefalea, trastornos visuales o auditivos, epigastralgia,
edemas progresivos en cara o miembros superiores e inferiores, disminución
marcada o ausencia de movimientos fetales, actividad uterina, sangrado
genital, amniorrea o leucorrea, sintomatología urinaria, intolerancia
a la vía oral, patrón de sueño alterado y otros
– Otros hallazgos y motivos de consulta: inicio y evolución de la sintomatología,
exámenes previos, tratamiento recibido y estado actual.
En la realización de la anamnesis debe tenerse en cuenta cada uno de los
apartes de la Tabla 2. Factores de riesgo en la gestación (Anexos).
Examen físico:
• Tomar medidas antropométricas: peso, talla, altura uterina, y valorar el estado
nutricional [B3b] (11). Se recomienda para el análisis de estas variables
utilizar las siguientes tablas:
– Tabla de incremento de porcentaje de peso - talla en la gestación, de
Rosso PR, Mardones FS
– Tabla de incremento de la altura uterina en la gestación de Fescina
Rh et al.
• Tomar signos vitales: pulso, respiración, temperatura y tensión arterial [A,1a] (Guía de complicaciones hipertensivas asociadas con el embarazo)
• Realizar examen físico completo por sistemas: debe hacerse céfalo caudal, incluida
la cavidad bucal.
• Valoración ginecológica: realizar examen de senos y genitales, que incluye la
valoración de patología infecciosa cervicovaginal y toma de citología
vaginal, si no tiene una reciente de acuerdo con la Guía de detección del
cáncer del cuello uterino. Comprobar la existencia del embarazo, descartar
gestación extrauterina e investigar patología anexial
• Valoración obstétrica, según edad gestacional: determinar altura uterina y correlacionar
con la tablas correspondiente [D, 5] (15); número de fetos, fetocardia
[D,3] (16) y movimientos fetales.
Consulta médica de primera vez
La primera consulta prenatal deberá ser realizada por un médico y tiene
por objeto evaluar el estado de salud de la gestante, identificar sus factores
de riesgo biopsicosociales, enfermedades asociadas y propias de la gestación,
y establecer un plan de acción para su intervención integral; así como educar
a la mujer, compañero o familia al respecto. Esta consulta médica de primera
vez deberá tener una duración mínima de 30 minutos.
Identificación e inscripción de las gestantes en el control prenatal
Para el desarrollo oportuno de este proceso, es preciso implementar los
mecanismos que garanticen la detección y captación temprana de las gestantes,
ante la sospecha de embarazo y antes de la semana doce de gestación,
para detectar, educar, intervenir y controlar oportunamente sus factores de
riesgo biosicosociales, condiciones propias de este estado.
Este proceso implica:
• Identificar completa y correctamente a la mujer
• Ordenar una prueba de embarazo, si éste no es evidente
• Promover la presencia del compañero o algún familiar en el control
prenatal
• Informar a la mujer, el compañero o familia, acerca de la importancia
del control prenatal, su periodicidad y características. En este momento
es preciso brindar educación, orientación, trato amable, prudente y respetuoso,
responder a las dudas e informar sobre cada uno de los procedimientos
que se realizarán, en un lenguaje sencillo y apropiado que
proporcione tranquilidad y seguridad [C4]
• Inscripción de la gestante en el programa de control prenatal.
Características de la atención
Las siguientes actividades, procedimientos e intervenciones, conforman
las guías básicas para la detección temprana de las alteraciones del
embarazo.
Las características básicas de esta atención deben ser:
• De calidad: el prestador de salud tendrá la capacidad resolutiva y el equipo
de salud capacitado para brindar una atención integral, humanizada
y de alto nivel, de acuerdo con el decreto 1011/06 del Ministerio de la
Protección Social
• Precoz: la atención debe iniciarse tan pronto se confirme el embarazo.
• Periódica: garantizar la atención de la gestante a lo largo de su gestación
de acuerdo con sus necesidades
• Con completa cobertura: la atención en salud de la gestante se deberá
garantizar de acuerdo con sus necesidades en los diferentes niveles de
atención del sistema de salud, de acuerdo con la resolución 5261/94
del Ministerio de Salud "Por el cual se establece el Manual de actividades,
intervenciones y procedimientos del plan obligatorio de salud" y las normas que lo adicionen, modifiquen o complementen
• Oportuna: deberá brindarse cuando ésta se requiera, de acuerdo con las
necesidades de la gestante.
Los prestadores de salud deben hacer que todas las mujeres embarazadas se sientan bienvenidas a su clínica. Los horarios de apertura de las clínicas que proveen el programa de control prenatal deben ser tan convenientes como sea posible para favorecer la concurrencia de las mujeres. Se ha demostrado que cuanto mayor es el número de horas que las clínicas dedican para la atención de las pacientes, más elevado será el número de mujeres que solicita control prenatal en las mismas. Los prestadores de salud deben dedicar todos los esfuerzos posibles para cumplir con el horario de los turnos y, de esta forma, reducir el tiempo de espera de las pacientes. Sin embargo, las mujeres que vienen sin turno no deberían ser rechazadas aun cuando no existiera ninguna urgencia. Mientras sea posible, cualquier intervención o prueba requerida debería realizarse de acuerdo con la comodidad de las mujeres, en lo posible el mismo día que la mujer tiene la consulta (OMS, 2003)
Los prestadores de salud deben hacer que todas las mujeres embarazadas se sientan bienvenidas a su clínica. Los horarios de apertura de las clínicas que proveen el programa de control prenatal deben ser tan convenientes como sea posible para favorecer la concurrencia de las mujeres. Se ha demostrado que cuanto mayor es el número de horas que las clínicas dedican para la atención de las pacientes, más elevado será el número de mujeres que solicita control prenatal en las mismas. Los prestadores de salud deben dedicar todos los esfuerzos posibles para cumplir con el horario de los turnos y, de esta forma, reducir el tiempo de espera de las pacientes. Sin embargo, las mujeres que vienen sin turno no deberían ser rechazadas aun cuando no existiera ninguna urgencia. Mientras sea posible, cualquier intervención o prueba requerida debería realizarse de acuerdo con la comodidad de las mujeres, en lo posible el mismo día que la mujer tiene la consulta (OMS, 2003)
Población objeto
Esta Guía busca beneficiar a la población afiliada a los regímenes contributivo
subsidiado, y podrá servir de marco de referencia para aquellos proveedores
de atención a la población pobre y no asegurada, en favor de la
disminución de la morbimortalidad materna, perinatal e infantil en el país.
Objetivos
• Promover el inicio del control prenatal ante la sospecha de embarazo.
• Facilitar el acceso de la gestante a los servicios de salud de manera precoz
y oportuna.
• Vigilar la evolución del proceso de la gestación de tal forma que sea
posible identificar precozmente a la gestante con factores de riesgo biopsicosociales,
enfermedades asociadas y propias del embarazo para un
manejo adecuado y oportuno.
• Establecer un plan integral de control prenatal y atención del parto conforme
con la condición de salud de la gestante, que garantice su manejo
de acuerdo con su complejidad en los diferentes niveles de atención del
sistema de salud.
• Ofrecer educación a la pareja, que permita una interrelación adecuada
entre los padres, la familia y su hijo desde la gestación.
Epidemiología
La tasa de mortalidad materna en Colombia para 2000 fue de 104.9
por 100.000 nacidos vivos (2) , cifra que no ha variado de manera importante
en la última década, así como su estructura de causa y grupos de edad
que afecta. De acuerdo con la Organización Panamericana de la Salud, se
calcula que 95% de estas muertes son evitables, siendo posible reducir esta
tasa a menos de 10 muertes por cada 100.000 nacidos vivos con un adecuado
y oportuno programa de control prenatal y atención del parto.
Justificación
Con el fin de lograr la reducción de la mortalidad materna y perinatal, se
hace necesario establecer parámetros mínimos que garanticen una atención
de calidad, con racionalidad científica, para el desarrollo de las actividades,
procedimientos e intervenciones durante el control prenatal; de acuerdo con
la Política nacional de salud sexual y reproductiva (2003-2007) y el Plan de
acción aprobado por la Asamblea General de la ONU de 2002 sobre Niñez y Adolescencia , suscrito por Colombia, que buscan reducir la mortalidad
materna en 50% en este período y 75% para 2015; así como también aumentar
la cobertura y calidad del parto institucional en 95%, y fortalecer la
vigilancia y prevención de la mortalidad materna y perinatal en el país.
Metodología
El grupo de expertos desarrolló una estrategia participativa que comprende
la elaboración de las revisiones sistemáticas, focalizadas en identificar
evidencia de guías clínicas seleccionadas de acuerdo con los criterios de
la AGREE Collaboration (Appraisal of Guideline Research & Evaluation)
(2001). Las recomendaciones se han analizado en su validación externa
(generalización de resultados) mediante el trabajo de colaboración de un
grupo de expertos provenientes de establecimientos de la red pública, sociedades
científicas, comisiones nacionales, del mundo académico y del sector
privado.
Este desarrollo metodológico corresponde al sugerido por el Internacional
Clinical Epidemiology Network (INCLEN). En breve, se identificaron
preguntas clínicas relevantes basadas en la fase de evaluación de la Guía
durante la Fase I del proyecto. Se consultaron las siguientes fuentes electró-
nicas de información biomédica: MEDLINE® (desde su aparición hasta junio de 2005), LILACS® (desde su aparición hasta junio de 2005), COCHRANE
Controlled Trials Register (CCTR, Número 1, 2000). Asi mismo, se complementó
con una búsqueda manual en artículos de revisión recuperados en
anteriores revisiones sistemáticas, narrativas y los consensos de la Organización
Mundial de la Salud, sociedades americanas y europeas de ginecología
y obstetricia. Para minimizar los sesgos de publicación, se adelantaron averiguaciones
con autoridades académicas en busca de información no publicada.
Se realizó un análisis cualitativo de la información ponderado por la
calidad metodológica, tanto de las fuentes primarias como del soporte bibliográfico
de revisiones y consensos, para elaborar las conclusiones, en grados
de evidencia y niveles de recomendación que soportan la presente
actualización.
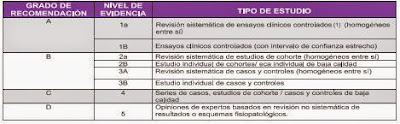
Tabla 1
Clasificación de niveles y grados de evidencia
Fuente: Oxford Centre for Evidence-based Medicine Levels of Evidence (May 2001).
Introducción
La mortalidad materna constituye un problema de salud pública y la
meta es disminuirla en el país y este conjunto de estándares y recomendaciones
asistenciales intentan proporcionar a los clínicos, pacientes, familiares,
investigadores, compañías de seguros y demás personas interesadas, información
acerca de los aspectos de la detección temprana de alteraciones del
embarazo. Cada paciente debe ser evaluado en particular y el clínico definirá
si requiere de evaluación y tratamiento por parte de otros especialistas.
Los revisores declaran no tener conflicto de intereses frente a las recomendaciones
generadas. Estas recomendaciones son acciones tendientes a
controlar la mortalidad materna. Se sugiere revisar esta guía periódicamente
como quiera que los avances en terapéutica puedan modificar las recomendaciones
presentes y, entonces, tener una vigencia de tres a cinco años.
Suscribirse a:
Entradas (Atom)